
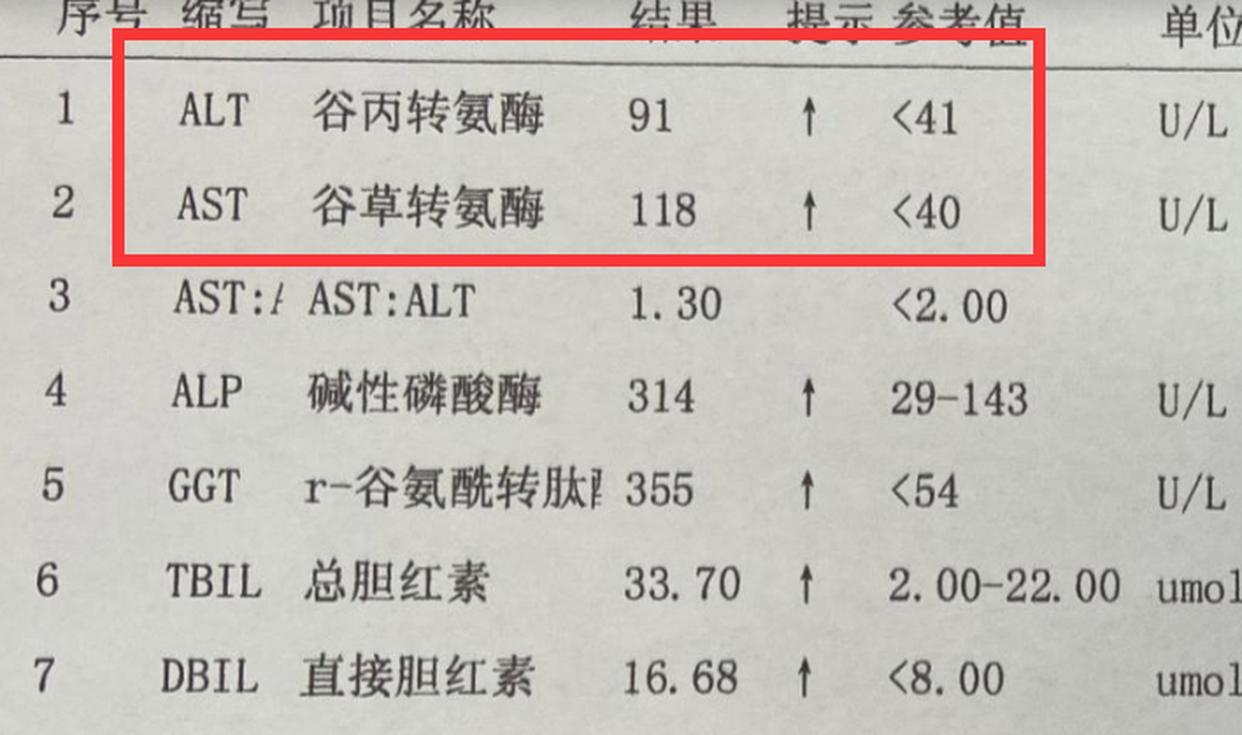
你是否曾因一张“转氨酶升高”的化验单而彻夜难眠?是否在医生开出他汀处方时,内心反复挣扎于“降脂”与“护肝”的两难抉择?长久以来,“他汀伤肝”的传言如影随形,让无数本该受益的患者望药却步。
最新研究正悄然颠覆这一认知——那些被误解多年的他汀,非但不是肝脏的敌人,反而可能是它最沉默的守护者。
这看似矛盾的现象背后,究竟隐藏着怎样的科学逻辑?一个主要用于心血管保护的药物,为何能对肝癌产生抑制作用?要解开这个谜题,我们首先得回到他汀最根本的作用机制。
他汀通过抑制肝脏内胆固醇合成的关键酶(HMG-CoA还原酶),有效降低血液中的“坏胆固醇”,从而稳定动脉斑块、预防心梗和脑卒中。但它的作用远不止于此。

近年来,科学家们逐渐发现,他汀还具备强大的抗炎、抗氧化和抗纤维化特性。而慢性肝病,无论是由病毒、酒精还是代谢紊乱(如脂肪肝)引起,其向肝癌发展的核心路径,恰恰就是持续的炎症、氧化应激和纤维组织增生。他汀的这些“额外技能”,恰好精准打击了肝癌发生的土壤。
2025年发表于《美国医学会杂志·内科学》(JAMAInternalMedicine)的一项重磅研究,为此提供了强有力的证据。
该研究追踪了超过一万六千名慢性肝病患者,结果令人振奋:规律服用他汀的患者,其肝细胞癌(HCC)的发生风险显著降低了33%,同时发生肝功能失代偿(如腹水、肝性脑病)的风险也下降了22%。这并非偶然,而是基于庞大样本和长期随访得出的可靠结论。
更并非所有他汀都拥有同等的“护肝”能力。研究进一步揭示,亲脂性他汀(如阿托伐他汀、辛伐他汀)因其更容易穿透肝细胞膜,在降低肝癌风险方面表现得更为突出,可使风险下降约36%。
而亲水性他汀(如瑞舒伐他汀、普伐他汀)虽效果稍逊,但仍能带来约21%的风险降低。这种差异,为我们未来的个体化用药提供了重要参考。
面对如此积极的研究结果,一个关键问题随之而来:那些已有轻度肝功能异常的患者,还能安全使用他汀吗?答案是肯定的。
根据《中国血脂管理指南(2023年)》,轻度转氨酶升高(不超过正常上限3倍)并非他汀治疗的绝对禁忌。对于由脂肪肝引起的肝酶升高,他汀在改善血脂的同时,往往还能同步改善肝功能指标。
真正需要警惕的,是那些将“肝酶升高”等同于“药物性肝损伤”的误解。他汀导致严重肝损伤的概率极低,据国家药品不良反应监测数据显示,其发生率不足十万分之二。
相比之下,因擅自停用他汀而导致的心血管事件复发风险,才是真正需要防范的“大坑”。定期监测而非盲目停药,才是科学的应对之道。

哪些人群最有可能从他汀的“护肝”效应中获益?首先是那些合并有高脂血症的慢性肝病患者,尤其是非酒精性脂肪性肝病(NAFLD)或非酒精性脂肪性肝炎(NASH)患者。我国成人NAFLD患病率已接近三成,这类人群本身就有较高的肝癌风险,他汀的双重保护作用显得尤为珍贵。
对于已经接受过肝癌根治性治疗(如手术切除)的患者,他汀或许还能扮演“防复发”的角色。一些初步研究提示,术后坚持服用他汀,可能有助于延缓肿瘤的再次生长。这一领域尚需更多高质量的临床试验来证实,目前研究尚无定论,但前景值得期待。
如何才能最大化他汀的获益并规避潜在风险?首要原则是遵医嘱用药。切勿自行调整剂量或联合使用多种他汀,这正是导致药物性肝损伤的常见原因。启动他汀治疗初期,应在医生指导下进行肝功能和肌酸激酶的基线检查及短期随访,以确保安全。
健康的生活方式是他汀发挥最佳效果的基石。均衡饮食、规律运动、控制体重和限制饮酒,不仅能增强他汀的降脂效果,更能直接减轻肝脏负担,从源头上阻断肝病进展。药物与生活方式的协同作战,才是对抗慢性肝病的制胜法宝。

他汀的“抗癌”潜力目前主要集中在观察性研究和部分临床前数据。医学界普遍认为,不应为了预防肝癌而给没有心血管适应症的健康人开具他汀。其核心价值,依然是在治疗血脂异常、预防心脑血管疾病的基础上,为特定高危人群带来额外的肝脏保护。
这场关于他汀的认知革命,不仅改变了我们对一种经典药物的理解,更深刻地提醒我们:医学的进步常常在于打破固有偏见,用严谨的数据重新审视旧有的结论。曾经被妖魔化的“伤肝药”,如今摇身一变成为潜在的“护肝卫士”,这正是科学的魅力所在。
对于正在服用或考虑服用他汀的朋友而言,最重要的是与医生建立充分的信任和沟通。分享你的担忧,了解你的风险,共同制定最适合你的治疗方案。不要让未经证实的流言,阻碍了你获得真正健康的机会。
未来,随着更多研究的深入,他汀在肝脏疾病领域的应用可能会更加精准和广泛。或许有一天,我们会看到针对不同肝病病因和阶段的他汀使用指南,实现真正的个体化“老药新用”。
他汀的故事远未结束。它从一颗降脂的“明星药”,到如今展现出的多面手潜能,不断刷新着我们的认知边界。对于慢性肝病患者而言,这无疑是一道充满希望的曙光。
如果你或家人正面临类似的健康抉择,不妨将这篇文章收藏起来,与主治医生一同探讨。你对他汀还有哪些疑问?欢迎在评论区留言分享你的观点和经历,让我们一起在科学的道路上走得更远、更稳。
参考文献[1]中国血脂管理指南修订联合专家委员会.中国血脂管理指南(2023年)[J].中国循环杂志,2023,38(3):237-271.[2]中华医学会肝病学分会脂肪肝和酒精性肝病学组,中国医师协会脂肪性肝病专家委员会.非酒精性脂肪性肝病防治指南(2024年版)[J].中华肝脏病杂志,2024,32(4):321-333.声明:本文内容均是根据权威医学资料结合个人观点撰写的原创内容,部分故事情节经艺术化虚构处理网上炒股配资开户,意在科普健康知识请知悉;本文仅作科普传播,不提供任何医疗指导、诊断或治疗建议。内容仅供参考,如有身体不适请咨询专业医生。
易速宝配资提示:文章来自网络,不代表本站观点。